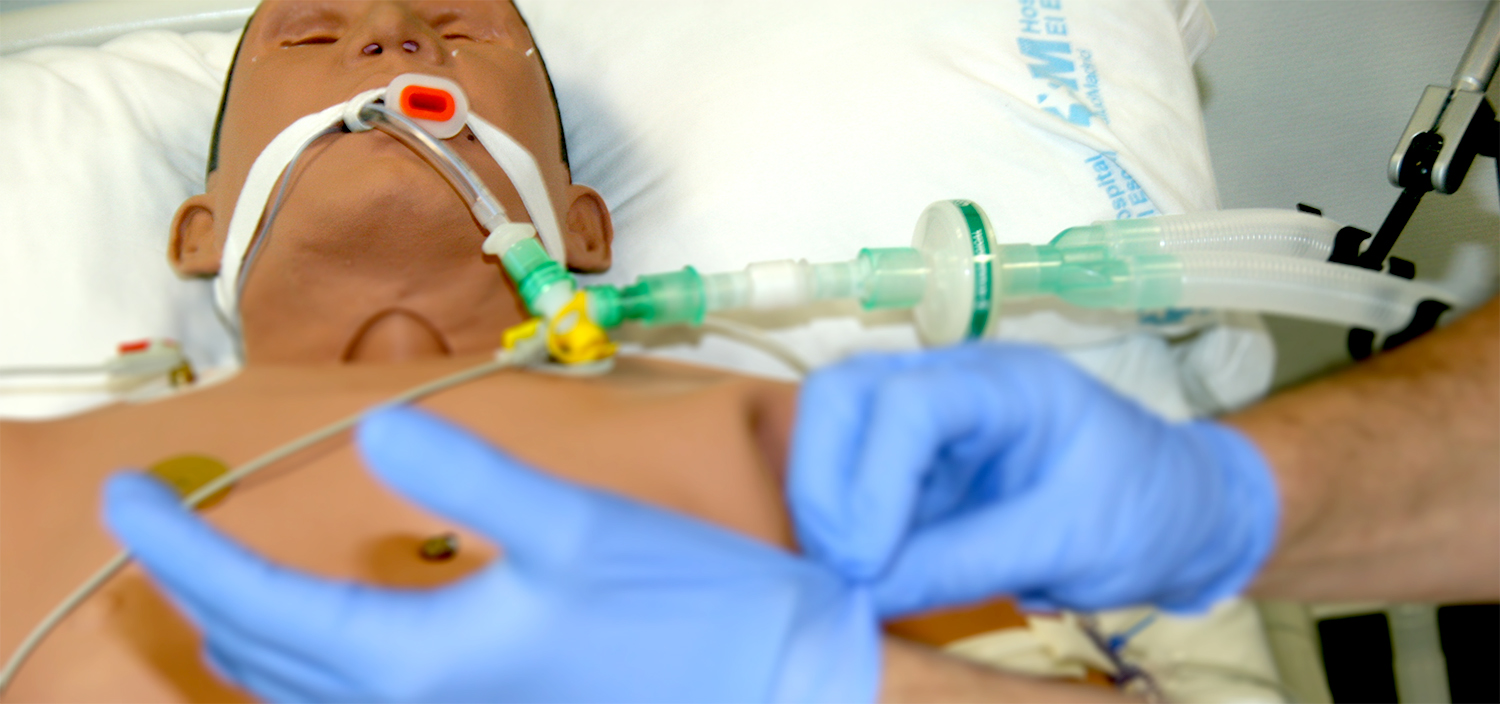
Las simulaciones vienen utilizándose desde hace tiempo en diversos campos (plantas de energía nuclear o la industria aeronáutica). En el uso de las simulaciones en estos dos contextos subyace siempre el mismo principio: garantizar la seguridad y la prevención de errores críticos.
El caso de la educación médica no es diferente. En el año 2000 se publicó con el título “Err is human”, (Kohn L.T. et al, 2000) un informe del Institute of Medicine de Estados Unidos de 1999 que estimaba en cerca de 100.000 las muertes anuales ocurridas en hospitales de aquel país como consecuencia de errores médicos, aparte del gasto económico generado por los daños a los pacientes. Se planteaba ya entonces la necesidad de intentar evitar estos errores médicos mediante una mejora de la formación de los profesionales.
Pero además es indispensable garantizar la seguridad y la intimidad de los pacientes durante el proceso de aprendizaje de dichos profesionales, lo cual se ha convertido en una exigencia ética. Esta exigencia ética puede entrar en conflicto con el aprendizaje realizado en pacientes en cualquier momento del proceso educativo de los profesionales.
Partiendo de esta exigencia de garantizar la seguridad del paciente que tiene sus raíces más antiguas en el aforismo o regla de oro de la medicina “Primum non nocere”, en los últimos tiempos se han dado una serie de factores que han impulsado todavía más el uso de las simulaciones en educación médica y a los que nos referiremos a continuación:
- Los programas para la seguridad y los derechos del paciente promovidos, entre otros, por la OMS.
- Las demandas de responsabilidad médico legal que dificultan el modelo tradicional de aprender sobre los pacientes.
- La restricción para la educación médica que ha supuesto la disminución de las horas de trabajo de los profesionales sanitarios en formación regulada en los países occidentales que disminuye el tiempo de exposición a los pacientes y obliga a buscar alternativas para garantizar una exposición clínica rica y estructurada.
- Los cambios en el modelo asistencial sanitario que imposibilita que un paciente ingresado pueda ser sometido de forma repetida a exploraciones y procedimientos con objeto de entrenar a nuestros estudiantes, ya que esto supone molestias para los pacientes, posibles peligros para su seguridad al ser realizados por manos inexpertas y enlentecimiento de los procesos.
- La presión de la actividad asistencial de los médicos que hace muy difícil una atención y supervisión adecuada de la actuación de los estudiantes por parte de los profesores.
- Las evidencias de que las actuaciones de los profesionales en situaciones críticas poco frecuentes y la incoordinación de las actuaciones de los equipos asistenciales ante ellas sólo puede adquirirse con simulación.
- La importancia de asegurar la adquisición de las habilidades clínicas y de la capacidad del razonamiento clínico al mismo nivel que los conocimientos y en la necesidad de fomentar el aprendizaje autónomo de nuestros estudiantes.
- El fomento por parte de organizaciones acreditadoras como el Educational Commission for Foreign Medical Graduates (ECFMG) y otras, de las evaluaciones del rendimiento de los profesionales de salud versus a las evaluaciones basadas en el conocimiento o cognitivas, para la obtención de la licencia para la práctica de la medicina o los procesos de reacreditación o recertificación.
- La demanda de los movimientos de los derechos de los animales de evitar su uso para la enseñanza de los profesionales de salud
- El impresionante desarrollo en los últimos tiempos de la investigación en el campo de la simulación, que está llevando a la creación de nuevos modelos de simulación cada vez mejores, más realistas y de más fidelidad para el aprendizaje y el entrenamiento y que ha determinado la aparición de grandes empresas que destinan inversiones importantes a la creación de dichos modelos.